"Los buzos que sufren enfermedad descompresiva tienen el doble de prevalencia de Foramen Oval Permeable (FOP) que la población en general"
Tener las válvulas cardíacas en buen estado es esencial para que su corazón bombee adecuadamente, y la sangre circule a través de todo su cuerpo. Algunas personas nacen con anomalías estructurales en las válvulas o en las paredes del corazón. Muchos de estos desórdenes se diagnostican tempranamente y se corrigen, devolviéndoles a las personas afectadas la capacidad para realizar ejercicio, y permitiéndoles bucear con seguridad. Sin embargo, algunos desórdenes estructurales congénitos, como una condición conocida como Foramen Oval Permeable, puede no manifestarse hasta después de que la persona afectada haya comenzado a practicar buceo –y pueden resultar en un riesgo mayor de sufrir ciertas lesiones provocadas por el buceo. Además, algunas personas se ven afectadas más tarde por un daño valvular adquirido que puede perjudicar su buen estado físico para bucear.
En este capítulo aprenderá sobre:
Información general sobre los desórdenes valvulares
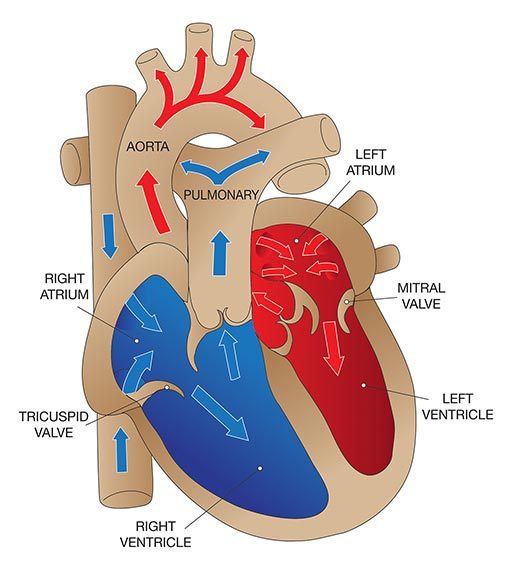
El corazón posee cuatro válvulas principales que facilitan su actividad de bombeo:
- La válvula tricúspide, entre la aurícula y el ventrículo derechos.
- La válvula pulmonar, entre el ventrículo derecho y la arteria pulmonar.
- La válvula mitral, entre la aurícula y el ventrículo izquierdos.
- La válvula aórtica, entre el ventrículo izquierdo y la arteria aorta.
Cada válvula consiste en un conjunto de solapas (también llamadas "valvas" o "cúspides") que se abren y cierran para permitir que la sangre fluya en la dirección correcta. La función de las válvulas puede estar comprometida ya sea por anormalidades congénitas o adquiridas. Las válvulas pueden dañarse debido a una infección, a la fiebre reumática, o al paso de los años. Por ejemplo, la apertura en una válvula puede angostarse (condición conocida como "estenosis"), lo que significa que el corazón debe trabajar con más fuerza para que la sangre pase a través de esa apertura; esto genera mayor presión dentro del corazón, y eventualmente, provoca el híper desarrollo del músculo cardíaco. Otro problema valvular común es el cierre incompleto, lo que permite que la sangre fluya hacia atrás a través de la válvula (condición conocida como "regurgitación"); esto sobrecarga al corazón de sangre, resultando, eventualmente, en el agrandamiento (o dilatación) de las cavidades del corazón.
Los dos desórdenes valvulares más comunes en adultos mayores son la estenosis aórtica y la regurgitación mitral. Los síntomas varían dependiendo de qué válvula esté afectada, y también del tipo y gravedad del cambio estructural. Los leves pueden no causar síntomas; un soplo cardíaco, detectado cuando se examina al corazón con un estetoscopio, es, a menudo, el primer signo del daño en una válvula. En la estenosis aórtica, sin embargo, el esfuerzo puede provocar dolor de pecho (conocido como angina), o una sensación de opresión en el pecho, falta de aire, desmayo, o palpitaciones. La muerte súbita en atletas por lo demás, saludables, está, a veces, provocada por la estenosis aórtica. La regurgitación también puede provocar síntomas detectables, como falta de aire, o respiración sibilante cuando se está en reposo; estas dificultades pueden intensificarse por la práctica de ejercicio, la mayor resistencia al respirar, y la inmersión.
El tratamiento de los desórdenes valvulares, generalmente requiere de cirugía. Las válvulas dañadas pueden repararse o reemplazarse por prótesis.
Prevenir el daño valvular es, por supuesto, la mejor estrategia. Los exámenes físicos de rutina pueden revelar evidencia de enfermedad valvular precoz. En estos casos, se aconseja un seguimiento médico regular y minucioso para identificar, y retrasar el progreso del daño.
Efectos en el buceo
Las anomalías valvulares significativas pueden imposibilitar la práctica del buceo hasta que se corrijan. Aún luego de una cirugía reparadora, debe haber una evaluación de algunos factores tales como la capacidad para realizar ejercicios, la presencia de regurgitación residual, y la necesidad de anticoagulantes. Dicha evaluación debería incluir un examen detallado del corazón y de la capacidad de la persona para realizar ejercicios compatibles con la práctica del buceo, sin evidencia de isquemia, respiración sibilante, disfunción cardíaca, o un problema conocido como "derivación de derecha a izquierda".
Prolapso de válvula vitral
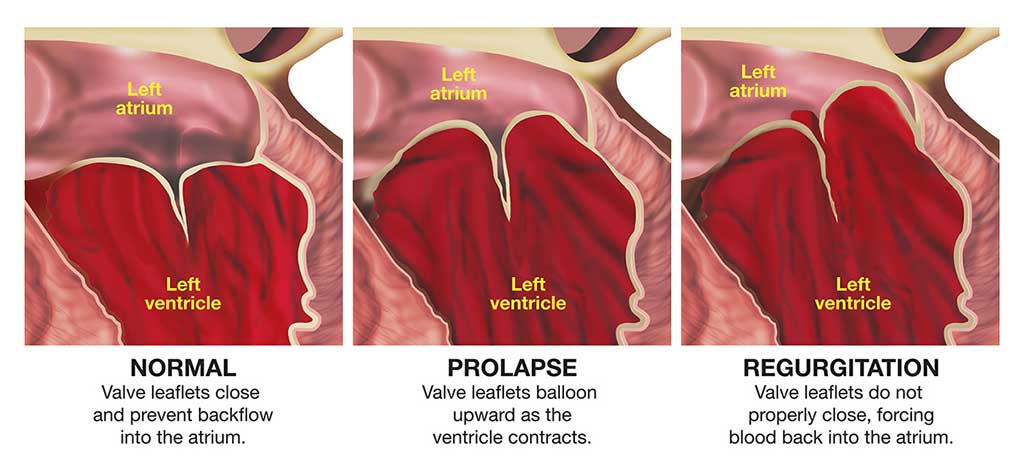
El Prolapso de Válvula Mitral (PVM) también es conocido como "síndrome de chasquido" o "síndrome de la válvula flácida". Es una condición común, especialmente en las mujeres. El problema se produce como resultado del exceso de tejido y de la laxitud del tejido conectivo en la válvula mitral del corazón, entonces esa parte de la válvula penetra dentro del ventrículo izquierdo durante cada contracción del corazón.
Una persona con PVM puede no tener absolutamente ningún síntoma, o sufrir síntomas que van desde palpitaciones ocasionales o una sensación inusual en el pecho cuando el corazón late, hasta dolor de pecho o un infarto de miocardio (o ataque cardíaco). EL PVM también se asocia con un leve aumento del riesgo de sufrir pequeños ataques (conocidos como ataques isquémicos transitorios) o una pérdida pasajera de la conciencia.
Los betabloqueantes –medicamento comúnmente utilizado para tratar la hipertensión –se prescriben ocasionalmente para el prolapso de válvula mitral. A menudo provocan una disminución en la capacidad máxima de ejercicio, y también pueden afectar las vías aéreas. Estos efectos secundarios no causan problemas en el buzo promedio, pero pueden ser importantes en situaciones de emergencia.
Efectos en el buceo
Con frecuencia, el PVM no provoca cambios en el flujo sanguíneo que pudieran impedir que una persona bucee con seguridad. Un buzo con PVM que no tiene síntomas (es decir, no sufre dolor de pecho, alteración de la conciencia, palpitaciones, o latidos anormales), y que no toma medicación para este problema, debería poder practicar buceo con seguridad. Pero cualquier individuo con PVM que presente ritmo cardíaco anormal, lo que produce palpitaciones, no debería bucear a menos que las mismas puedan controlarse con una baja dosis de medicación contra la arritmia.
Foramen Oval Permeable
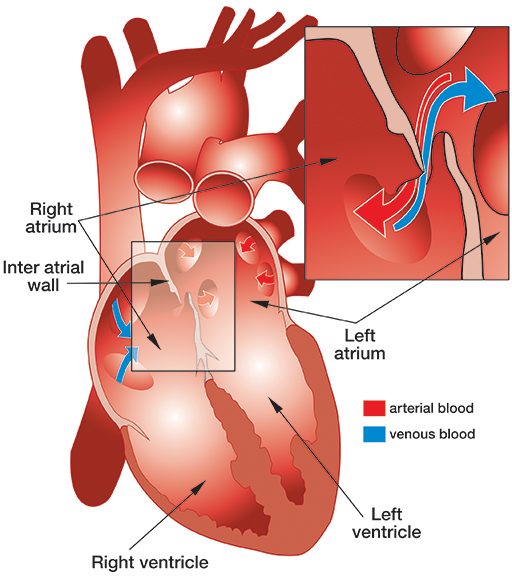
El Foramen Oval Permeable (FOP) es un orificio bastante común, congénito, generalmente benigno, que se forma, en el desarrollo embrionario, entre las aurículas izquierda y derecha del corazón (ver ilustración).
Mientras el feto se está desarrollando dentro del útero, la pared que separa las aurículas izquierda y derecha de corazón se desarrolla desde el septum primum que crece hacia arriba, y el septum secundum que crece hacia abajo. Los septa* se superponen, creando una especie de puerta trampa (conocida como "foramen oval"), que permite que la sangre oxigenada de la placenta materna que ingresó a la aurícula derecha del feto, pase a la aurícula izquierda. Al nacer, los pulmones del bebé se expanden, y la presión resultante en la aurícula izquierda cierra el foramen oval. Generalmente, poco tiempo después del nacimiento, esta apertura se cierra por completo –pero en aproximadamente el 27% de los bebés, no logra cerrarse completamente y se produce el FOP.
Un FOP a menudo no provoca síntomas, y la mayoría de las personas que lo padecen, nunca se enteran. El FOP se diagnostica inyectando una pequeña cantidad de aire en una vena y observando su paso a través del corazón, mientras se realiza una ecocardiografía. Hay dos métodos para realizar una ecocardiografía: la transtorácica (ETT) es fácil y no invasiva – simplemente se coloca una sonda de ultrasonido en la pared externa del pecho –pero detecta un FOP en sólo 10% al 18% de la población –aproximadamente la mitad de aquellos que probablemente lo padezcan. La ecocardiografía transesofágica (ETE) –que requiere de anestesia local y sedación intravenosa, para que la sonda pueda pasarse por el esófago –detecta un FOP en 18% al 33% de la población. Sin embargo, aunque la ETE es más sensible que la ETT, aún hay muchos resultados falso-negativos con ambas técnicas; una ETT adecuadamente realizada puede, de hecho, se más confiable que una ETE.
Uno de los tratamientos más comunes para el FOP es un procedimiento llamado oclusión transcatéter; implica introducir un catéter a través de la ingle y por la vena femoral hasta el corazón, donde se implanta un dispositivo llamado oclusor, en el FOP. Los oclusores vienen en diferentes formas, pero la mayoría actúa como un paraguas doble que se abre a cada lado de la pared auricular y sella el orificio. Con el tiempo, el tejido crece sobre el oclusor, y cubre completamente su superficie. El implante se realiza con anestesia local y sedación intravenosa, y el paciente está consciente. Dura menos de una hora y puede realizarse de manera ambulatoria o permaneciendo internado una noche. La mayoría de los pacientes pueden retomar sus actividades normales en dos días, pero deben tomar medicamentos anticoagulantes y/o anti agregantes plaquetarios durante tres a seis meses. Otras restricciones postoperatorias incluyen tratamientos dentales no opcionales (como las limpiezas) durante tres meses, práctica de deportes de contacto por tres meses, y no levantar objetos pesados por una semana. Un buzo que se somete a una oclusión transcatéter de FOP debe abstenerse de bucear durante tres a seis meses.
No hay información disponible sobre los resultados de la oclusión del FOP en buzos. Pero se hallaron los siguientes resultados en pacientes que se sometieron a la misma como prevención de un accidente cerebro vascular (ACV) (nótese, sin embargo, que estos pacientes sufrían de condiciones médicas subyacentes que podían contribuir a un riesgo de resultados adversos mayor que el promedio):
- Eficacia: La oclusión completa de la apertura se logró en el 95% de los casos, y la incompleta en 4% a 5% de los casos; sólo en el 1% de los casos no se demostró mejoría.
- Complicaciones: La mortalidad general fue menor a 1/10 del 1% (0,093%). La necesidad de una operación posterior debido a un evento adverso asociado con el dispositivo fue menor al 1% (0,83%).
- Complicaciones Graves: La incidencia de muerte, accidente cerebro vascular (ACV), infección, sangrado, o lesión de los vasos sanguíneos fue del 0,2%; de movimiento o desplazamiento del dispositivo, 0,25%; de formación de coágulos en el dispositivo, 0, 3%; de complicaciones más importantes en el período perioperatorio, 12%; y de complicaciones menores en el mediano plazo, 2,4%.
Efectos en el buceo
Los buzos que sufren enfermedad descompresiva (EDC) tienen el doble de prevalencia de Foramen Oval Permeable (FOP) que la población en general. Y en buzos que manifiestan síntomas neurológicos de EDC, la frecuencia es cuatro veces mayor. El riesgo de EDC parece aumentar con el tamaño del FOP. Basado en estos hechos, se supone que los buzos con un FOP tienen mayor riesgo de sufrir EDC que los que no lo tienen; sin embargo, el único estudio probable diseñado para medir directamente el riesgo relativo de EDC en buzos con un FOP aún está en curso.
Siguiente: Capítulo 4 - Enfermedad cardíaca isquémica