“By 2050, it is estimated that atrial fibrillation (AFib) will affect between 5.6 million and 12 million Americans.”
The electrical wiring of your heart — which controls the rate at which your heart beats, every minute, hour and day, 365 days a year — is one of the most sophisticated and enduring pieces of nature’s engineering. However, there are some irregularities that can occur in that wiring as well as damage that can be caused by disease, all of which can cause symptoms and increase the risk of premature death. Divers, and any physicians who treat them, should be familiar with arrhythmias and their effects on the safety of scuba divers.
Dans ce chapitre, vous apprendrez ce qui suit :
- Aperçu des arythmies
- Syncope
- Extrasystole
- Fibrillation auriculaire
- Arrêt cardiaque soudain
- Questions relatives aux stimulateurs cardiaques implantés
Aperçu des arythmies
The term “arrhythmia” (or, sometimes, “dysrhythmia”) means an abnormal heartbeat. It is used to describe manifestations ranging from benign, harmless conditions to severe, life-threatening disturbances of the heart’s rhythm.

A normal heart beats between 60 and 100 times a minute. In well-trained athletes, or even select nonathletic individuals, the heart may beat at rest as slowly as 40 to 50 times a minute. Even entirely healthy, normal individuals experience occasional extra beats or minor changes in their heart’s rhythm. These can be caused by drugs (such as caffeine) or stress or can occur for no apparent reason. Arrhythmias become serious only when they are prolonged or when they do not result in proper contraction of the heart.
Physiologically significant extra heartbeats may originate in the upper chambers of the heart (this is called “supraventricular tachycardia”) or in the lower chambers of the heart (this is called “ventricular tachycardia”). The cause of these extra beats may be a short circuit or an extra conduction pathway in the heart’s wiring, or it may be the result of some other cardiac disorder. People who have episodes or periods of rapid heartbeat are at risk of losing consciousness during such events. Other people have a fairly stable arrhythmia (such as “fixed atrial fibrillation”) but in conjunction with additional cardiovascular disorders or other health problems that exacerbate the effect of their rhythm disturbance. A too-slow heartbeat (or a heart blockage) may cause symptoms, too.
Effet sur la plongée
Serious arrhythmias, such as ventricular tachycardia and many types of atrial arrhythmia, are incompatible with diving. The risk for any person who develops an arrhythmia during a dive is, of course, losing consciousness while underwater. Supraventricular tachycardia, for example, is unpredictable in its onset and may even be triggered simply by immersing one’s face in cold water. Anyone who has had more than one episode of this type of arrhythmia should not dive.
La plupart des arythmies nécessitant un traitement médicamenteux interdisent également à la personne concernée de plonger en toute sécurité. Des exceptions peuvent être faites au cas par cas, en consultation avec un cardiologue et un médecin de plongée.
Toute personne souffrant d'une arythmie cardiaque doit faire l'objet d'une évaluation médicale complète par un cardiologue avant de pratiquer la plongée. Dans certains cas, des études électrophysiologiques peuvent identifier une voie de conduction anormale et le problème peut être corrigé. Récemment, les cliniciens et les chercheurs ont déterminé que les personnes souffrant de certaines arythmies (comme certains types de syndrome de Wolff-Parkinson-White, qui se caractérise par une voie de conduction électrique supplémentaire) peuvent pratiquer la plongée en toute sécurité après une évaluation complète par un cardiologue. De même, dans certains cas, les personnes souffrant d'arythmie auriculaire stable (comme la fibrillation auriculaire non compliquée) peuvent plonger en toute sécurité si un cardiologue détermine qu'elles n'ont pas d'autres problèmes de santé importants.
Syncope
La syncope est une perte de conscience brutale suivie d'une récupération relativement rapide. Les causes de la syncope peuvent être relativement bénignes ou mettre la vie en danger. Elle est rarement négligée et précipite généralement la consultation d'un professionnel de la santé.
Les syncopes qui se produisent dans ou autour de l'eau posent des problèmes particuliers. La noyade survient souvent lorsqu'un plongeur perd connaissance et reste dans l'eau. Une réponse rapide est nécessaire pour ramener un plongeur inconscient à la surface et éviter qu'il ne meure. La syncope peut également survenir à la sortie de l'eau, en raison de facteurs tels que l'effort, la déshydratation et le retour normal du volume sanguin dans les extrémités inférieures.

La réponse initiale à une syncope doit se concentrer sur l'ABC de la réanimation de base : voies respiratoires, respiration et circulation. Une assistance cardiaque avancée peut s'avérer nécessaire. Souvent, le fait de placer les patients syncopaux sur le dos dans un environnement frais leur permet de reprendre rapidement conscience. Si une syncope survient après une plongée, il est important d'envisager la maladie de décompression, la surinflation pulmonaire et l'œdème pulmonaire d'immersion en plus des causes habituelles de l'affection. Bien que la syncope et l'arrêt cardiaque entraînent tous deux une perte de conscience, il est généralement possible de les différencier clairement.
The list of possible causes of syncope is extensive, but a good medical history can help eliminate the majority of them. The patient’s age, heart rate, family history, medical conditions and medications are key in identifying the cause. If syncope is accompanied by convulsions (known as “tonic-clonic movements”), it may have been precipitated by a seizure. If it occurs upon exertion, a serious cardiac condition may be preventing the heart from keeping up with the demands of the physical activity; chest pain may be associated with this type of syncope. If standing up quickly results in syncope, that points to a cause known as “orthostatic hypotension.” And pain, fear, urination, defecation, eating, coughing or swallowing may cause a variation of the condition known as “reflex syncope.”
A medical evaluation after an incident of syncope should include a thorough history and physical — plus interviews with witnesses who observed the individual’s collapse and who can accurately relay the sequence of events. A few cases may require more extensive investigation, and some result in no conclusion.
Effet sur la plongée
While a medical evaluation is being conducted, it is recommended that the affected individual refrain from any further diving. The cause of a given syncopal episode can be elusive but must be pursued — especially if the individual hopes to return to diving. Once the underlying factors have been determined, a diving medical officer and appropriate specialists should consider whether diving can be resumed safely.
Extrasystole
Heart beats that occur outside the heart’s regular rhythm are known as “extrasystoles.” They often arise in the ventricles, in which case they are referred to as “premature ventricular contractions” or sometimes “premature ventricular complexes,” abbreviated as PVCs. The cause of such extra beats can be benign or can result from serious underlying heart disease.
Les PVC sont fréquents même chez les personnes en bonne santé ; ils ont été enregistrés chez 75 % des personnes soumises à une surveillance cardiaque prolongée (c'est-à-dire pendant au moins 24 heures). L'incidence des PVC augmente également avec l'âge ; elles ont été enregistrées chez plus de 5 % des personnes âgées de plus de 40 ans qui subissent un électrocardiogramme (ou ECG, un examen qui prend généralement moins de 10 minutes). Les hommes semblent plus touchés que les femmes.
The extrasystole itself is usually not felt. It is followed by a pause — a skipped beat — as the heart’s electrical system resets itself. The contraction following the pause is usually more forceful than normal, and this beat is frequently perceived as a palpitation — an unusually rapid or intense beat. If extrasystoles are either sustained or combined with other rhythm abnormalities, affected individuals may also experience dizziness or lightheadedness. Heart palpitations and the sensation of missed or skipped beats are the most common complaints of those who seek medical care for extrasystole.

A medical examination of the condition begins with a history and physical and should also include an ECG and various laboratory tests, including the levels of electrolytes (such as sodium, potassium and chloride) in the blood. In some cases, doctors may recommend an echocardiogram (an ultrasound examination of the heart), a stress test and/or the use of a Holter monitor (a device that records the heart’s electrical activity continuously for a 24- to 48-hour period). Holter monitoring may uncover PVCs that are unifocal — that is, they originate from a single location. Of greater concern are multifocal PVCs — those that arise from multiple locations — as well as those that exhibit specific patterns known R-on-T phenomenon, bigeminy and trigeminy.
If serious structural disorders, such as coronary artery disease or cardiomyopathy (a weakening of the heart muscle), can be ruled out — and the patient remains asymptomatic — the only “treatment” required may be reassurance. But for symptomatic patients, the course is less clear, as there is controversy regarding the effectiveness of the available treatment options. Two drugs commonly used to treat high blood pressure — beta blockers and calcium channel blockers — have been used in patients with extrasystole with some success. Antiarrhythmics have also been prescribed for extrasystole but have met with mixed reviews. A procedure known as cardiac ablation may be an option for symptomatic patients, if the location where their extra beats arise can be identified; the procedure involves threading tiny electrodes into the heart via catheters, then zapping the affected locations to rewire the heart’s faulty circuits.
Effet sur la plongée
Bien que les PVC soient présents chez un grand pourcentage d'individus par ailleurs normaux, il a été démontré qu'ils augmentent la mortalité au fil du temps. Si des PVC sont détectées, il est important de les examiner et d'exclure les pathologies associées connues. Les plongeurs qui souffrent de PVC et dont on découvre qu'ils sont également atteints d'une maladie coronarienne ou d'une cardiomyopathie s'exposent à un risque important s'ils continuent à plonger. Les plongeurs chez qui l'on a diagnostiqué un phénomène R-on-T, des épisodes non soutenus de tachycardie ventriculaire ou des PVC multifocales doivent également s'abstenir de plonger. Les plongeurs qui présentent des PVC mais qui restent asymptomatiques peuvent envisager de reprendre la plongée ; ces personnes doivent discuter avec leur cardiologue de leurs résultats médicaux, de leur désir de continuer à plonger et de leur bonne compréhension des risques encourus.
Fibrillation auriculaire
Atrial fibrillation (AF or AFib), the most common form of arrhythmia, is characterized by a fast and irregular heartbeat. It results from a disturbance of the electrical signals that normally make the heart contract in a controlled rhythm. Instead, chaotic and rapid impulses cause uncoordinated atrial filling and ventricle pumping action. This leads to a decrease in overall cardiac output, which can affect one’s exercise capacity or even result in unconsciousness. In addition, AF causes blood to pool in the atria, which promotes the formation of blood clots that may break loose and enter the circulatory system; if this occurs, it may result in a stroke.

Des études américaines récentes ont montré une augmentation de l'incidence globale de la FA ainsi que des différences raciales significatives dans sa prévalence. Le risque de FA au cours de la vie (à l'âge de 80 ans) a récemment été évalué à 21 % chez les hommes blancs et à 17 % chez les femmes blanches, mais à seulement 11 % chez les Afro-Américains des deux sexes. D'ici 2050, on estime que la FA touchera entre 5,6 et 12 millions d'Américains. Ces chiffres sont significatifs, car la FA est associée à un risque quatre à cinq fois plus élevé d'accident vasculaire cérébral ischémique. Après ajustement des autres facteurs de risque, les personnes souffrant de FA ont également un risque de démence deux fois plus élevé.
The most common causes of AF are hypertension and coronary artery disease. Additional causes include a history of valvular disorders, hypertrophic cardiomyopathy (a thickening of the heart’s muscle), deep vein thrombosis (DVT), pulmonary embolism, obesity, hyperthyroidism (also called “overactive thyroid”), heavy alcohol consumption, an imbalance of electrolytes in the blood, cardiac surgery and heart failure.
Some people with AF experience no symptoms and are unaware they have the condition until it’s discovered during a physical examination. Others may experience symptoms such as the following:
- Palpitations (battements de cœur rapides, inconfortables et irréguliers ou sensation de basculement dans la poitrine)
- Faiblesse
- Diminution de la capacité à faire de l'exercice
- Fatigue
- Étourdissements
- Vertiges
- Confusion
- Essoufflement;
- Douleur thoracique
L'apparition et la durée de la fibrillation auriculaire s'inscrivent généralement dans l'un des trois schémas suivants :
- Occasional (or “paroxysmal”): Le trouble du rythme et ses symptômes vont et viennent, durant quelques minutes à quelques heures, puis s'arrêtent d'eux-mêmes. Ces événements peuvent se produire quelques fois par an et leur fréquence augmente généralement avec le temps.
- Persistant : The heart’s rhythm doesn’t go back to normal on its own, and treatment — such as an electrical shock or medication — is required to restore a normal rhythm.
- Permanent : The heart’s rhythm can’t be restored to normal. Treatment may be required to control the heart rate, and medication may be prescribed to prevent the formation of blood clots.
Tout nouveau cas de FA doit faire l'objet d'une investigation afin d'en déterminer la cause. L'examen peut comprendre un examen physique, un électrocardiogramme, une mesure des niveaux d'électrolytes, y compris le magnésium, un dosage des hormones thyroïdiennes, un échocardiogramme, une numération sanguine complète et/ou une radiographie du thorax.
Treating the underlying cause of AF can help control the fibrillation. Various medications, including beta blockers, may help regulate the heart rate. A procedure known as cardioversion — which can be performed with either a mild electrical shock or medication — may prompt the heart to revert to a normal rhythm; before cardioversion is attempted, it is essential to ensure that a clot has not formed in the atrium. Cardiac ablation, which is described in the “Extrasystole” section, may also be used to treat AF. In addition, anticoagulant drugs are often prescribed for individuals with AF to prevent the formation clots and thus reduce their risk of stroke. It is also of note that the neurological effects of an embolic stroke associated with AF can sometimes be confused with the symptoms of decompression sickness.
Effet sur la plongée
A thorough medical examination should be conducted to identify the underlying cause of the atrial fibrillation. It is often the underlying cause that is of most concern regarding fitness to dive. But even atrial fibrillation itself can have a significant impact on cardiac output and therefore on maximum exercise capacity. Individuals who experience recurrent episodes of symptomatic AF should refrain from further diving. The medications often used to control atrial fibrillation can present their own problems, by causing other arrhythmias and/or impairing the individual’s exercise capacity. It is essential that anyone diagnosed with AF have a detailed discussion with a cardiologist before resuming diving.
Arrêt cardiaque soudain
Sudden cardiac arrest (SCA) — a cessation of the heart’s beating action, with little or no warning — is an acute medical emergency. During the arrest, blood stops circulating to the body’s vital organs, including the brain, the kidneys and the heart itself. Cut off from oxygen, these organs die within minutes. If the arrest is not corrected quickly, the affected individual will not survive.
The causes of SCA include myocardial infarction (heart attack), heart failure, drowning, coronary artery disease, electrolyte abnormalities, drugs, abnormalities in the heart’s electrical conduction system, cardiomyopathy (a weakening of the heart muscle) and embolism (a clot that has lodged in a major vessel).

L'ACS est responsable de 450 000 décès aux États-Unis chaque année et de 63 % des décès cardiaques chez les Américains de plus de 35 ans. Le risque de mort subite d'origine cardiaque chez l'adulte est multiplié par six avec l'âge, parallèlement à l'augmentation de l'incidence des cardiopathies ischémiques. Le risque d'ACS est plus élevé chez les personnes souffrant de maladies cardiaques structurelles, mais dans 50 % des cas de mort subite d'origine cardiaque, la victime n'avait pas conscience d'être atteinte d'une maladie cardiaque, et dans 20 % des autopsies réalisées à la suite de ces décès, aucune anomalie cardiovasculaire structurelle n'a été trouvée.
Bien qu'il n'y ait généralement pas de signes avant-coureurs d'un arrêt cardiaque soudain, la personne peut parfois ressentir des étourdissements, des difficultés respiratoires, des palpitations ou des douleurs thoraciques.
Le traitement immédiat doit être axé sur le rétablissement rapide de la circulation à l'aide de compressions thoraciques ou d'une réanimation cardio-pulmonaire et d'une défibrillation. Après la réanimation, la victime doit être transportée à l'hôpital dès que possible. Le traitement ultérieur peut consister en des efforts pour éliminer la cause sous-jacente de l'arrêt par l'administration de médicaments, la chirurgie ou l'utilisation de dispositifs électriques implantés.
Les stratégies préventives consistent à apprendre à reconnaître les signes avant-coureurs de l'ACS, au cas où ils se produiraient ; à identifier, éliminer ou contrôler tout facteur de risque susceptible de vous affecter ; et à programmer des examens physiques réguliers, ainsi que les tests appropriés, lorsqu'ils sont indiqués.
Effet sur la plongée
Les plongeurs présentant des symptômes de maladie cardiovasculaire doivent être évalués par un cardiologue et un spécialiste de la médecine de plongée quant à la poursuite de leur activité. Chez les personnes asymptomatiques, le risque de MSC peut être évalué à l'aide des facteurs de risque cardiovasculaire connus tels que le tabagisme, l'hypertension artérielle, l'hypercholestérolémie, le diabète, le manque d'exercice et le surpoids. Par exemple, les fumeurs ont deux fois et demie plus de risques de souffrir d'une mort cardiaque subite que les non-fumeurs.
Questions relatives aux stimulateurs cardiaques implantés
A pacemaker is a small battery-operated device that helps an individual’s heart beat in a regular rhythm. It does this by generating a slight electrical current that stimulates the heart to beat. The device is implanted under the skin of the chest, just below the collarbone, and is hooked up to heart with tiny wires that are threaded into the organ through its major vessels. In some individuals, the heart may need only intermittent help from the pacemaker, if the pause between two beats becomes too long. In others, however, the heart may depend completely on the pacemaker for regular stimulation of its beating action.
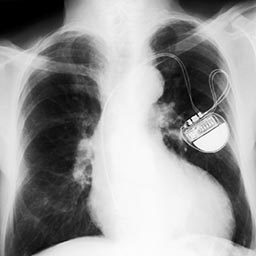
Effet sur la plongée
Chaque cas de stimulateur cardiaque doit être évalué individuellement. Les deux facteurs les plus importants à prendre en compte sont les suivants :
- Pourquoi la personne est-elle dépendante d'un stimulateur cardiaque ?
- Is the individual’s pacemaker rated to perform at depths (in other words, pressures) compatible with recreational diving — plus an added margin of safety?
La raison de ce deuxième facteur est qu'un stimulateur cardiaque est implanté dans des tissus situés juste sous la peau et qu'il est donc exposé, pendant la plongée, aux mêmes pressions ambiantes que le plongeur. Pour une plongée en toute sécurité, un stimulateur cardiaque doit être conçu pour fonctionner à une profondeur d'au moins 40 mètres et doit également fonctionner de manière satisfaisante dans des conditions de changements de pression relativement rapides, comme c'est le cas lors de la remontée et de la descente.
As with any medication or medical device, the underlying problem that led to the implantation of the pacemaker is the most significant factor in determining someone’s fitness to dive. The need to have a pacemaker implanted usually indicates a serious disturbance in the heart’s own conduction system.
Si la perturbation provient d'une lésion structurelle du muscle cardiaque lui-même, comme c'est souvent le cas lorsqu'une personne est victime d'une crise cardiaque majeure, il se peut que la personne n'ait pas la capacité cardiovasculaire nécessaire pour plonger en toute sécurité.
Toutefois, certaines personnes dépendent d'un stimulateur cardiaque non pas parce que le muscle cardiaque a été endommagé, mais simplement parce que la zone qui génère les impulsions qui font se contracter le muscle cardiaque ne fonctionne pas de manière cohérente ou adéquate. Ou bien le circuit qui conduit les impulsions au muscle cardiaque peut être défectueux, ce qui se traduit par des signaux incorrects ou irréguliers. Sans l'assistance d'un stimulateur cardiaque, ces personnes peuvent souffrir d'épisodes de syncope (évanouissement). D'autres personnes peuvent avoir subi une crise cardiaque suffisamment légère pour que les dommages résiduels au muscle cardiaque soient minimes, mais leur système de conduction reste peu fiable et a donc besoin d'être stimulé par un stimulateur cardiaque.
If a cardiologist determines that an individual’s level of cardiovascular fitness is sufficient for safe diving, and the individual’s pacemaker is rated to function at a pressure of at least 130 feet (40 meters), that individual may be considered fit for recreational diving. But once again, it cannot be emphasized strongly enough that any divers with cardiac issues check with their doctor before diving.
