Le barotraumatisme de l'oreille moyenne (écrasement de l'oreille) est la blessure la plus fréquente en plongée. Elle survient lorsque la pression dans l'espace d’air de l'oreille moyenne n'est pas équilibrée par rapport à la pression ambiante. Il peut provoquer une rupture du tympan et peut survenir en plongée ou en vol.
Anatomie et Fonctions de l'Oreille
L'oreille humaine se compose de trois parties distinctes:
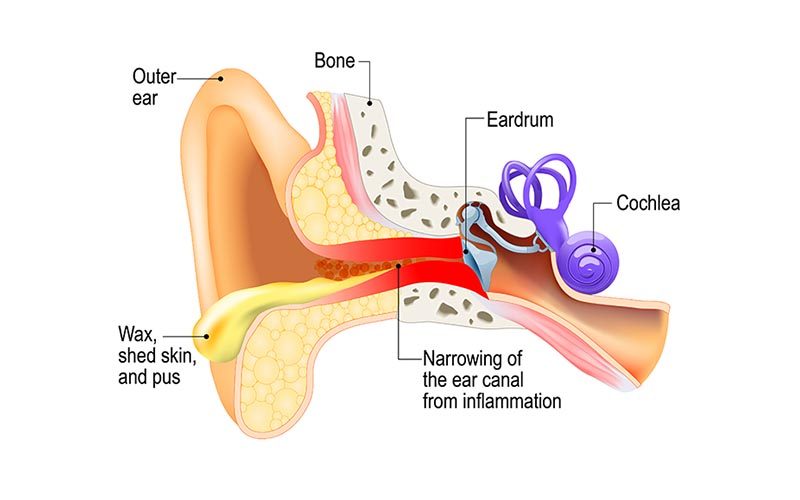
- L’oreille externe: Il s'agit de l'oreille elle-même et du conduit auditif jusqu'au tympan.
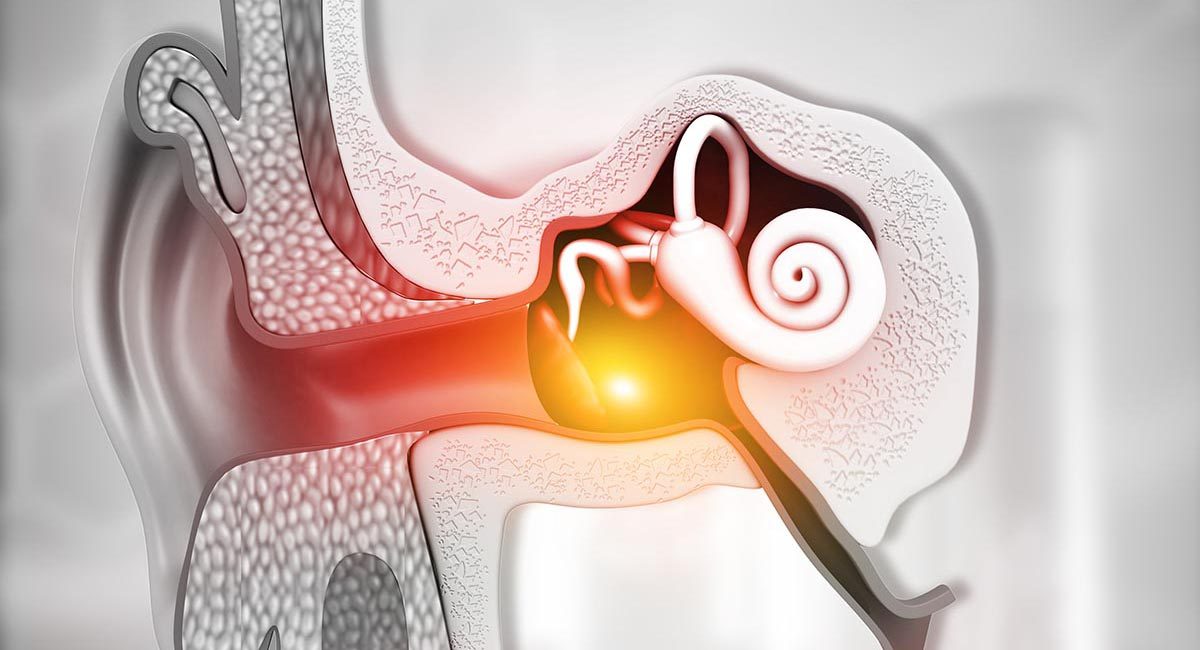
- L’oreille moyenne: Il s'agit d'une cavité remplie d'air située entre le tympan et l'oreille interne. Elle se compose de trois éléments : la cavité de l'oreille moyenne, les trois os de l'oreille (osselets) et l'apophyse mastoïde.
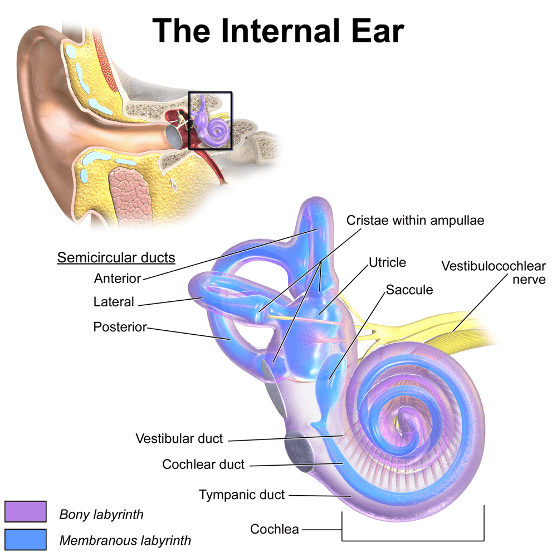
- Oreille interne : L'oreille interne est un organe sensoriel. Elle fait partie du système nerveux central et a deux fonctions :
- L'audition : La cochlée transforme les ondes sonores en impulsions électriques pour le cerveau.
- L'équilibre, l'orientation et l'accélération : Les canaux assurent une partie du contrôle de l'équilibre et de la position et aident à détecter l'accélération.
Mécanismes de la lésion
La pression de l'air dans la cavité tympanique, un espace rempli d'air dans l'oreille moyenne, doit être égalisée avec la pression du milieu environnant. La trompe d'Eustache relie la gorge à la cavité tympanique et permet le passage des gaz lorsqu'une égalisation de la pression est nécessaire. Cette égalisation se produit normalement avec peu ou pas d'effort. Diverses manœuvres, telles que la déglutition ou le bâillement, peuvent faciliter le processus.
Une obstruction de la trompe d'Eustache peut entraîner une incapacité à réaliser l'égalisation, en particulier pendant la descente, lorsque la pression change rapidement. Si la pression dans la cavité tympanique est inférieure à la pression des tissus environnants, ce déséquilibre entraîne une pression négative (un vide relatif) dans l'espace de l'oreille moyenne. Elle provoque le gonflement des tissus, le gonflement du tympan, la fuite de liquide et l'hémorragie des vaisseaux rompus. À un certain moment, une tentative active d'égalisation sera futile, et une manœuvre de Valsalva énergique peut blesser l'oreille interne. Le tympan peut finir par se rompre, ce qui soulagera probablement la douleur associée au barotraumatisme de l’oreille moyenne, mais c'est une issue à éviter dans la mesure du possible.
Souvent, la blessure est suffisamment grave pour provoquer une rupture du tympan, une rupture de la membrane tympanique ou un barotraumatisme de l'oreille interne.
Les facteurs qui peuvent contribuer au développement du barotraumtisme de l’oreille moyenne sont le rhume, les allergies ou l'inflammation, des conditions qui peuvent provoquer un gonflement et bloquer les trompes d'Eustache. De mauvaises techniques d'égalisation ou une descente trop rapide peuvent également contribuer au développement du barotraumatisme de l’oreille moyenne.
Symptômes et signes
Les plongeurs qui ne parviennent pas à équilibrer la pression de l'oreille moyenne pendant la descente ressentent d'abord une gêne dans les oreilles (oreilles bouchées) qui peut évoluer vers une douleur intense. Continuer la descente ne fait qu'intensifier la douleur de l'oreille, qui est bientôt suivie d'une accumulation de liquide séreux et d'une hémorragie dans l'oreille moyenne. Si la descente se poursuit, le tympan peut se rompre, ce qui soulage la douleur; cette rupture peut provoquer des vertiges et une perte d'audition. L'exposition de l'oreille moyenne, normalement stérile, à une infection due à un mélange d'agents pathogènes provenant du contenu non stérile du conduit auditif et de l'eau environnante peut entraîner une infection de l'oreille moyenne.
Signes et symptômes
- Sensation d'oreilles bouchées ou obstruées
- Gêne ou douleur à l'oreille
- La douleur augmente avec la descente pendant la plongée
- Accumulation de liquide et saignement
- Rupture du tympan, entraînant des vertiges et une perte d'audition
Prévention
- Ne plongez pas en cas de congestion.
- Abstenez-vous de plonger si vous ressentez des bruits secs ou des craquements dans les oreilles, ou si vous avez une sensation de plénitude dans les oreilles après la plongée.
- Apprenez et utilisez les techniques d’égalisation appropriées.
Premiers soins
- Utilisez un décongestionnant nasal en spray ou en gouttes. Cela peut réduire le gonflement des muqueuses, ce qui peut aider à ouvrir les trompes d'Eustache et à drainer le liquide de l'oreille moyenne.
- Ne mettez pas de gouttes dans votre conduit auditif. La rupture de la membrane du tympanique peut aggraver la situation.
- Demandez une évaluation médicale professionnelle. Tout médecin devrait être en mesure de vous aider, quelles que soient ses connaissances ou sa formation en matière de médecine de plongée.
Implications en plongée
Pour le plongeur
- Vous pouvez envisager de reprendre la plongée si un médecin détermine que la blessure est guérie et que la trompe d'Eustache est fonctionnelle.
- Ne négligez pas ces blessures. Certaines de ces complications peuvent avoir des conséquences négatives pour le reste de votre vie.
- Retournez voir votre médecin si la douleur, la fièvre ou l'écoulement s'aggravent. Cela peut indiquer une infection de l'oreille moyenne.
Pour l’opérateur de plongée
- Faire évaluer le plongeur par un professionnel de la santé en temps opportun.
- Ne vous souciez pas de les orienter vers un médecin ayant une expérience de la médecine de plongée. Un oto-rhino-laryngologiste (ORL) est idéal pour les problèmes d'oreille et de sinus, mais votre médecin traitant peut vous aider pour les problèmes les plus courants.
Pour le médecin
- Fournir un traitement symptomatique (anti-inflammatoires, décongestionnants, agents mucolytiques).
- L'antibiothérapie prophylactique est controversée. Bien qu'une infection de l'oreille moyenne soit une complication secondaire plausible, ce n'est pas toujours le cas dans la phase aiguë.
- Évaluer la perforation de la membrane tympanique (parfois difficile à reconnaître).
- Si c'est le cas, il faut envisager d'adresser le patient à un spécialiste de l'ORL.
- Utilisez le système de notation O’Neill ou détaillez ce que vous observez.
- Évaluez la fonction vestibulaire.
- Le vertige, le nystagmus et/ou la perte d'audition peuvent évoquer un barotraumatisme de l'oreille interne. Si c'est le cas, déconseillez fortement à votre patient de continuer à plonger jusqu'à ce qu'il ait reçu l'autorisation d'un spécialiste.
Aptitude médicale à plonger
Ne plongez pas avant que le gonflement et l'inflammation aient disparu et que vous puissiez effectuer une compensation adéquate, de préférence sous contrôle otoscopique. Évaluez les raisons du problème (manque de formation, allergie, etc.) et répondez à chaque facteur. Si vous n'arrivez pas à égaliser, vous pouvez envisager une consultation chez l’ORL. L'incapacité d'égaliser correctement est disqualifiante.
Remarque: Ne pas plonger avec des bouchons d'oreille, car cela peut provoquer un barotraumatisme de l'oreille externe.