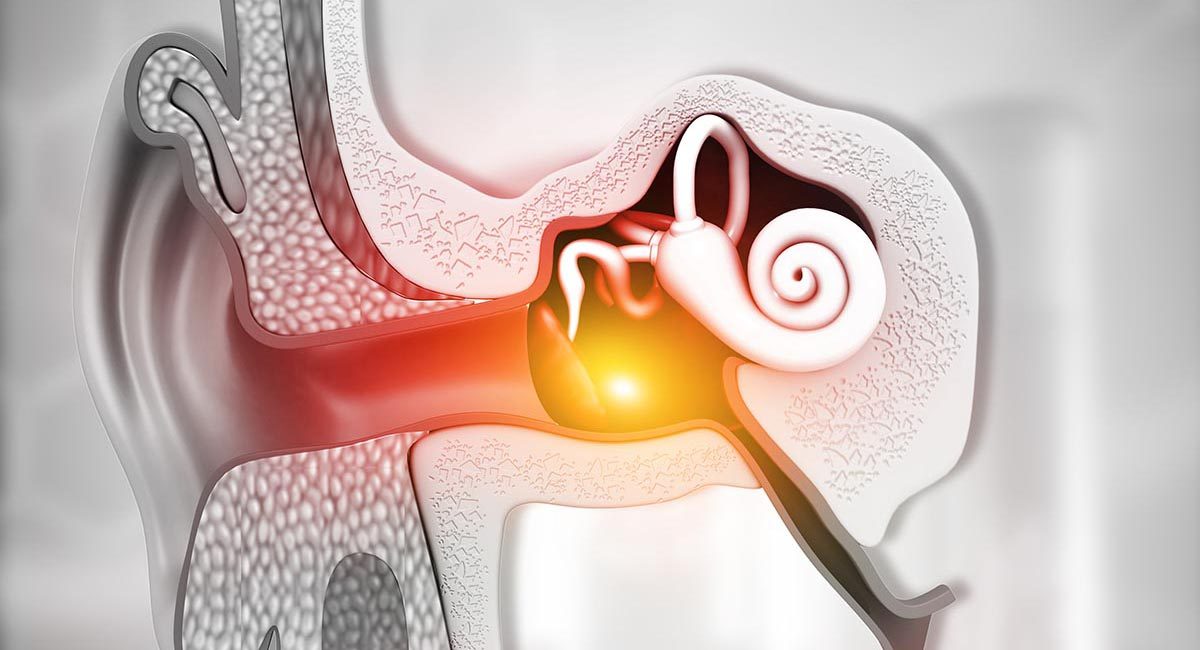
El barotrauma del oído medio (“squeeze” de oído) es la lesión de buceo más común. Se produce cuando la presión en el espacio aéreo del oído medio no es compensada con la presión ambiental. Puede causar una ruptura del tímpano y puede suceder al bucear o al volar.
Anatomía y funciones del oído
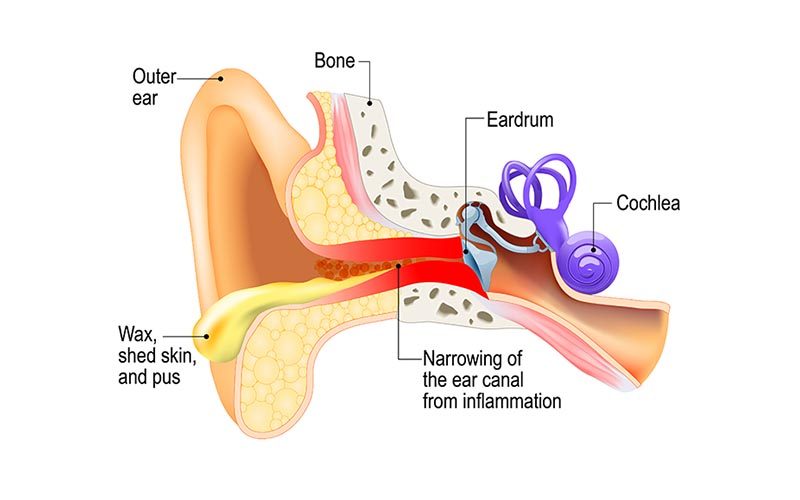
El oído humano tiene tres secciones distintas:
- Oído externo: Incluye el propio oído y el conducto auditivo externo hasta el tímpano.
- Oído medio: Se trata de una cavidad llena de aire situada entre el tímpano y el oído interno. Tiene tres componentes: la cavidad del oído medio, los tres huesos del oído (huesecillos) y la apófisis mastoides.
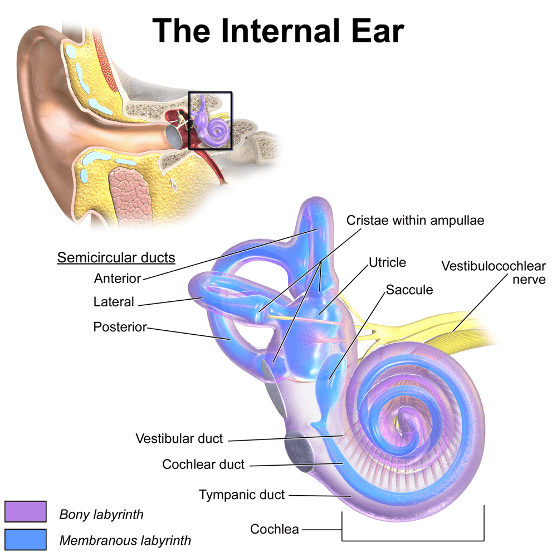
- Oído interno: el oído interno es un órgano sensorial. Es parte del sistema nervioso central y tiene dos funciones:
- Auditiva: la cóclea convierte las ondas sonoras en impulsos eléctricos para el cerebro.
- Equilibrio, orientación y aceleración: los canales proporcionan parte de nuestro control del equilibrio y la posición y ayudan a detectar la aceleración.
Mecanismos de lesión
La presión del aire en la cavidad timpánica —un espacio lleno de aire en el oído medio— debe compensarse con la presión del entorno circundante. La trompa de Eustaquio conecta la garganta con la cavidad timpánica y permite el paso de gas cuando es necesario compensar la presión. Esta compensación normalmente sucede con muy poco o ningún esfuerzo. Existen diversas maniobras, como tragar o bostezar, que pueden facilitar el proceso.
Una obstrucción en la trompa de Eustaquio puede dar lugar a una incapacidad para lograr la compensación, especialmente durante el descenso, cuando la presión cambia rápidamente. Si la presión de la cavidad timpánica es inferior a la presión del tejido circundante, este desequilibrio genera una presión negativa (un vacío relativo) en el espacio del oído medio. Esto provoca la inflamación del tejido, una protrusión del tímpano hacia adentro, una pérdida de líquido y un sangrado causado por la ruptura de vasos. En un momento dado, un intento activo de compensar los oídos será inútil, y una maniobra de Valsalva enérgica puede lesionar el oído interno. Con el tiempo, el tímpano puede romperse; esto probablemente alivie el dolor relacionado con el barotrauma del oído medio (MEBT, por sus siglas en inglés), pero es un desenlace que, de ser posible, debe evitarse.
A menudo, la lesión es tan grave que causa la ruptura del tímpano y la membrana timpánica o un barotrauma del oído interno.
Los factores que pueden contribuir al desarrollo de un MEBT incluyen un resfriado común, alergias o una inflamación —condiciones que pueden causar hinchazón o pueden bloquear las trompas de Eustaquio. Una técnica de compensación mal hecha o un descenso demasiado rápido también puede contribuir al desarrollo de un MEBT.
Manifestaciones
Los buzos que no puedan compensar la presión del oído medio durante el descenso primero sentirán una molestia en los oídos (oídos tapados o congestionados) que puede evolucionar hasta un dolor intenso. Descender más solo intensifica el dolor de oído, seguido rápidamente de una acumulación de líquido seroso y sangrado en el oído medio. Si se continúa descendiendo, el tímpano puede romperse, lo que puede provocar un alivio del dolor; esta ruptura puede causar vértigo y pérdida de audición. La exposición del oído medio normalmente estéril a una infección por una mezcla de patógenos provenientes de contenidos no estériles del canal auditivo y el agua circundante puede provocar una infección del oído medio.
Signos y síntomas
- Sensación de obstrucción o congestión en los oídos
- Molestia o dolor de oído
- El dolor aumenta con el descenso durante el buceo
- Acumulación de líquido y hemorragia
- Ruptura del tímpano, lo que puede provocar vértigo y pérdida de audición
Prevención
- No bucee cuando esté congestionado.
- Absténgase de bucear cuando sienta chasquidos o chisporroteos en los oídos, o si tiene una sensación de plenitud en los oídos después de bucear.
- Aprende y utiliza técnicas de ecualización adecuadas.
Primeros auxilios
- Utilice un descongestivo nasal en aerosol o en gotas. Esto puede reducir la inflamación de las membranas mucosas, lo que puede ayudar a abrir las trompas de Eustaquio y drenar el líquido del oído medio.
- No coloque gotas en el canal auditivo. Si la membrana timpánica se rompe, la situación puede empeorar.
- Solicite una evaluación médica profesional. Cualquier médico debería poder ayudar, sin importar si tiene conocimientos o formación en medicina de buceo.
Consecuencias para el buceo
Para el buzo
- Puede considerar volver a bucear si un médico determina que la lesión ha sanado y las trompas de Eustaquio funcionan correctamente.
- No descuide estas lesiones. Algunas complicaciones podrían afectarlo negativamente por el resto de su vida.
- Vuelva a consultar a su médico si el dolor empeora, tiene fiebre u observa alguna secreción. Esto puede indicar una infección del oído medio.
Para el operador de buceo
- Procure que el buzo sea evaluado por un profesional médico de forma oportuna.
- No se preocupe por derivarlo a un médico con experiencia en medicina de buceo. Un médico especialista en oídos, nariz y garganta (otorrinolaringólogo) es ideal para tratar problemas tanto de los oídos como de los senos paranasales, pero su médico de cabecera puede ayudarlo con los problemas más comunes.
Para el médico
- Proporcione un tratamiento sintomático (medicamentos antiinflamatorios, descongestivos y agentes mucolíticos).
- La terapia con antibióticos profilácticos es controvertida. Si bien una infección del oído medio es una complicación secundaria posible, este no siempre es el caso en la fase aguda.
- Evalúe si hay una perforación de la membrana timpánica (esto a veces es difícil de reconocer).
- De ser el caso, considere derivar al paciente a un especialista en oídos, nariz y garganta.
- Utiliza el sistema de calificación O'Neill o detalla lo que observas.
- Evalúe la función vestibular.
- La presencia de síntomas como vértigo, nistagmo o pérdida auditiva pueden sugerir la existencia de un barotrauma del oído interno. Si este es el caso, debe recomendar encarecidamente a su paciente que se abstenga de bucear hasta que un especialista lo autorice a hacerlo.
Aptitud física para el buceo
No bucee hasta que la hinchazón y la inflamación hayan desaparecido y pueda compensar la presión de forma adecuada, preferentemente bajo un examen otoscópico. Evalúe por qué se produjo el problema (falta de capacitación, alergia, etc.) y aborde cada factor. Si no puede compensar la presión, puede considerar consultar a un especialista en oídos, nariz y garganta. La incapacidad para compensar los oídos correctamente es inhabilitante.
Nota: no bucee con tapones de oído, ya que esto puede causar un barotrauma del oído externo.