“Sejumlah faktor berkontribusi pada kerentanan individu Anda terhadap DCS dan bahkan dapat mengubah kerentanan Anda dari hari ke hari.”
Faktor risiko yang paling signifikan adalah profil eksposur Anda — yaitu, waktu, kedalaman, dan tingkat kecepatan naik penyelaman Anda. Beberapa derajat intensitas paparan diperlukan untuk memulai gangguan dekompresi, terlepas dari adanya faktor predisposisi lainnya.
Namun, ada sejumlah faktor yang dapat berperan dalam hasil Anda jika Anda mengalami paparan yang cukup untuk membuat DCS menjadi kemungkinan. Beberapa faktor risiko umum diuraikan dalam bab ini.
Dalam bab ini, Anda akan belajar tentang:
- Beban kerja
- Stres Termal
- Praktik Optimal
- Perjalanan Udara Setelah Menyelam
- Kebugaran Medis dan Fisik
- Keadaan Hidrasi
- Campuran Gas Pernapasan
- Tingkat Karbon Dioksida
- Paten Foramen Ovale
- Faktor-Faktor Tambahan
Beban kerja
Selama Penyelaman
Waktu dan intensitas olahraga selama penyelaman dapat secara substansial mempengaruhi risiko DCS Anda. Beban kerja yang tinggi selama fase penyelam turun ke kedalaman dan di dasar akan meningkatkan penyerapan gas inert Anda, yang secara efektif meningkatkan tekanan dekompresi berikutnya. Dan pengerahan tenaga di dekat akhir atau segera setelah menyelam, terutama jika melibatkan kekuatan gabungan yang tinggi, dapat merangsang pembentukan gelembung dan meningkatkan kemungkinan gelembung melewati paru-paru tanpa disaring keluar dari sirkulasi.
Anda harus menjaga intensitas latihan Anda serendah mungkin selama fase dasar menyelam. Latihan ringan — dengan urutan tidak lebih dari dua hingga tiga kali upaya istirahat, dan dengan kekuatan gabungan yang sangat rendah — sesuai selama fase pendakian atas dan penghentian penyelaman. Namun, latihan apa pun, terutama latihan yang melibatkan kekuatan gabungan yang tinggi, harus dihindari selama mungkin setelah menyelam. Jika Anda tidak dapat menghindari latihan setelah menyelam, Anda harus menjaga profil menyelam Anda sangat konservatif untuk meminimalkan risiko Anda secara keseluruhan.
Stres Termal
Status termal seorang penyelam telah lama diketahui mempengaruhi risiko dekompresi. Dampaknya paling baik diapresiasi dengan mempertimbangkan dua fase mendasar dari setiap penyelaman: fase turun dan fase dasar, ketika penyerapan gas terjadi, dan fase naik dan berhenti, ketika terjadi penghilangan gas.
Dua Tahapan
Selama fase penurunan dan dasar dalam suatu penyelaman, keadaan yang relatif hangat menghasilkan peningkatan penyerapan gas inert; ini setara dengan melakukan penyelaman yang lebih dalam dan/atau lebih lama. Di sisi lain, jika Anda dapat mempertahankan keadaan dingin atau termonetral selama fase turun dan fase dasar, Anda akan secara efektif mengurangi penyerapan gas inert. Efek menguntungkan ini akan lebih diperbesar jika Anda mengerahkan diri sesedikit mungkin selama fase ini.

Selama fase naik dan penghentian dalam penyelaman Anda, keadaan yang relatif hangat akan mendorong eliminasi gas inert, sehingga mengurangi stres dekompresi secara keseluruhan. Di sisi lain, keadaan dingin atau dingin selama fase ini akan mengurangi eliminasi gas inert, secara efektif memperpanjang dan mungkin meningkatkan tekanan dekompresi.
Bahaya dekompresi yang terkait dengan pakaian air panas — yang secara efektif menciptakan kondisi hangat di kedua fase penyelaman — ditetapkan dalam studi penyelam Laut Utara yang dilakukan 30 tahun yang lalu (Shields dan Lee 1986). Dampak status termal pada stres dekompresi bahkan lebih elegan ditunjukkan dalam penelitian terbaru yang dilakukan oleh Angkatan Laut AS (Gerth et al. 2007). Kondisi terkontrol dari studi penelitian tidak dapat secara langsung dikorelasikan dengan praktik menyelam sehari-hari, tetapi pesan utama dari studi ini adalah pentingnya status termal yang bijaksana. Tetap netral saat turun — tentu saja menghindari panas berlebih yang tidak perlu — dan hangat saat naik (mendekati pola dingin-hangat) akan mengurangi risiko DCS dibandingkan menjadi lebih hangat saat turun dan dingin saat naik (pola hangat - dingin).
Praktik Optimal
Kesulitan datang dalam menyatukan praktik optimal untuk keselamatan dekompresi dengan keinginan penyelam dan praktik normal. Dapat dimengerti jika penyelam ingin menghangatkan diri sebelum memulai penyelaman, untuk mengantisipasi semakin dingin saat penyelaman berlangsung. Secara historis, penyelam melakukan ini dengan menuangkan air hangat ke pakaian selam atau sarung tangan mereka sebelum menyelam. Kemudian beberapa penyelam mulai menempatkan paket kimia panas di pakaian mereka. Penyelam modern memiliki lebih banyak pilihan yang tersedia untuk mereka, karena rangkaian pakaian pemanas aktif saat ini yang cocok untuk digunakan dengan wetsuit atau drysuit. Masalahnya, bagaimanapun, tetap sama: pemanasan jaringan perifer tubuh meningkatkan sirkulasi dan meningkatkan pengiriman gas inert, terutama jika pemanasan diterapkan di awal penyelaman, ketika penyerapan gas inert biasanya pada tingkat tertinggi. Selain itu, air hangat dan paket panas bahan kimia kehilangan keefektifannya seiring waktu, berpotensi menciptakan pola hangat-dingin yang terbukti menghasilkan risiko DCS terbesar. Bahkan pakaian pemanas aktif — yang mampu membuat penyelam tetap hangat selama menyelam — melibatkan risiko yang agak tinggi. Seperti yang ditunjukkan dengan setelan air panas, pola hangat-hangat, sementara terkait dengan lebih sedikit DCS daripada pola hangat-dingin, tetap lebih berbahaya daripada pola dingin-hangat. Praktisnya, penyelam harus menjaga perlindungan termal yang memadai untuk memastikan pemikiran yang jernih dan kemampuan fisik. Pemanasan yang berlebihan selama penyelaman harus dihindari.
Penyelam juga harus mengingat bahwa pemanasan setelah menyelam juga dapat mempengaruhi risiko dekompresi. Melakukan pemanasan pasca-penyelaman yang cepat, seperti mandi air panas atau berendam di bak mandi air panas, menurunkan kelarutan gas inert dalam jaringan. Ini akan mendorong pembentukan gelembung di jaringan lokal, seringkali sebelum perfusi meningkat cukup untuk menghilangkan gas. Gejala kulit, untungnya sering ringan dan sementara — bukan cutis marmorata — dapat berkembang dengan pemanasan kulit yang cepat setelah menyelam. Tantangannya adalah membuat penyelam memprioritaskan dekompresi yang aman daripada kenyamanan murni. Jika sistem pemanas aktif akan digunakan, ini berarti membiarkannya mati atau pada pengaturan terendah selama fase turun dan dasar Anda, dan kemudian menaikkannya sedikit selama fase naik dan penghentian Anda. Ini juga berarti menunda kesenangan setelah menyelam dari mandi air panas atau bak mandi air panas. Jika kepuasan yang tertunda bukanlah gaya Anda, maka Anda harus menggunakan profil penyelaman yang lebih konservatif untuk mengurangi risiko Anda secara keseluruhan.
Perjalanan Udara Setelah Menyelam

Perjalanan udara modern telah membuat lokasi penyelaman yang jauh mudah diakses. Terbang ke suatu tujuan di dekat permukaan laut sebelum menyelam hampir tidak menimbulkan risiko (di luar kemungkinan dehidrasi ringan atau gangguan karena periode imobilitas relatif yang lama). Karena penerbangan berakhir dengan kompresi, jaringan tubuh para penumpang pesawat akan menjadi kurang jenuh saat mendarat dan selanjutnya mengakumulasi gas inert untuk membangun kembali keseimbangan dengan tekanan sekitar.
Terbang setelah menyelam, bagaimanapun, meningkatkan tekanan dekompresi, karena tekanan di kabin pesawat lebih rendah daripada tekanan atmosfer di permukaan tanah. Pesawat komersial harus memiliki kemampuan untuk menjaga tekanan kabin setara dengan 8.000 kaki (2.438 meter), sekitar 0,76 ATA. Ini tidak berarti bahwa tekanan kabin selalu dipertahankan pada tekanan yang lebih tinggi. Sebuah studi baru-baru ini menemukan bahwa 10 persen dari penerbangan komersial yang diuji memiliki tekanan kabin melebihi 8.000 kaki (Hampson et al. 2013). Sekarang bayangkan Anda baru saja menyelesaikan penyelaman hingga 66 kaki (20 meter), di mana Anda mengalami tekanan bawah air sebesar 3,0 ATA. Kembalinya Anda ke permukaan, dan tekanan permukaan laut 1,0 ATA, telah membuat tubuh Anda mengalami pengurangan tekanan tiga kali lipat (3.0:1.0). Jika Anda kemudian naik pesawat yang memiliki ketinggian kabin 8.000 kaki, Anda akan mengalami pengurangan empat kali lipat (3.0:0.76) dan dengan demikian mengalami stres dekompresi yang lebih besar. Selain itu, jika pesawat Anda mengalami depresurisasi kabin yang tidak mungkin tetapi bukan tidak mungkin, Anda akan mengalami stres dekompresi yang jauh lebih besar.
DAN dan Undersea and Hyperbaric Medical Society (UHMS) mengadakan lokakarya pada tahun 2002 untuk meninjau data yang tersedia mengenai tekanan dekompresi terbang setelah menyelam dan mengembangkan pedoman konsensus (Sheffield dan Vann 2004). Ada dua ketentuan penting mengenai pedoman ini: pertama, mematuhinya akan mengurangi risiko Anda tetapi tidak memberikan jaminan bahwa Anda akan menghindari DCS, dan kedua, mengamati interval permukaan yang lebih lama dari minimum yang disarankan akan mengurangi risiko DCS Anda lebih jauh lagi. Dengan mengingat peringatan ini, ini adalah panduannya:
- Setelah satu kali penyelaman tanpa dekompresi, disarankan interval permukaan pra-penerbangan minimum 12 jam.
- Setelah beberapa kali menyelam per hari atau beberapa hari menyelam, disarankan interval permukaan pra-penerbangan minimum 18 jam.
- Setelah penyelaman yang membutuhkan penghentian dekompresi, hanya ada sedikit bukti yang menjadi dasar rekomendasi, tetapi interval permukaan sebelum penerbangan yang jauh lebih lama dari 18 jam dianggap bijaksana.
Ada dua faktor catatan lebih lanjut mengenai pedoman DAN-UHMS tentang terbang setelah menyelam:
- Mereka berlaku untuk penerbangan di ketinggian antara 2.000 dan 8.000 kaki (610 dan 2.438 meter). Efek penerbangan pada ketinggian di bawah 2.000 kaki dianggap cukup ringan untuk tidak memerlukan pertimbangan khusus — memberikan fleksibilitas bagi penyelam untuk melakukan perjalanan udara pasca-penyelaman sederhana, seperti penerbangan pendek, ketinggian rendah, antar pulau.
- Mereka hanya berlaku untuk penyelam yang tidak mengalami gejala DCS. Sangat penting bahwa seorang penyelam yang mengalami gejala apapun yang konsisten dengan DCS untuk mencari pengobatan sebelum terbang.
Penting untuk diingat bahwa setiap pendakian setelah menyelam ke ketinggian yang lebih tinggi — bahkan menggunakan transportasi darat — meningkatkan stres dekompresi Anda. Mengambil pendekatan hati-hati dalam kasus seperti itu, dengan menjaga profil penyelaman akhir Anda lebih konservatif dan/atau menunda perjalanan Anda ke ketinggian yang lebih tinggi, selalu disarankan. Angkatan Laut A.S. telah menghasilkan tabel dan prosedur terperinci yang memungkinkan penghitungan batas paparan untuk rentang ketinggian yang lebih besar dan dengan lebih banyak fleksibilitas waktu daripada pedoman DAN-UHMS (USN 2008). Namun, penting untuk dipahami bahwa ini hanyalah konstruksi matematis berdasarkan data yang sama yang digunakan dalam mengembangkan pedoman DAN-UHMS. Selain itu, mereka memerlukan perhitungan kelompok berulang untuk perencanaan, sesuatu yang dilakukan dengan tabel selam tetapi bukan komputer selam. Terlepas dari keterbatasan ini, mereka dapat berguna, terutama untuk pola penyelaman ketinggian yang teratur.
Kebugaran Medis dan Fisik

Kebugaran medis dan fisik yang buruk dapat membahayakan keselamatan Anda secara umum dan dapat meningkatkan risiko DCS Anda. Data definitif terbatas, tetapi tidak diragukan lagi bahwa adalah bijaksana untuk mempertahankan tingkat kebugaran fisik yang tinggi dan menyelam secara progresif lebih konservatif saat tingkat kebugaran Anda menurun. Penyelaman yang aman dimungkinkan selama sebagian besar rentang kehidupan normal, tetapi penting bagi semua penyelam untuk mencari evaluasi yang teratur dan objektif atas kemampuan mereka dan untuk menyesuaikan praktik menyelam mereka dengan tepat. Tetapi bahkan bagi penyelam yang telah beralih dari bentuk penyelaman mandiri ke bentuk yang lebih bergantung, di mana mereka semakin bergantung pada dukungan orang lain, pada akhirnya akan ada titik di mana mereka harus menggantung siripnya.
Rekomendasi Aktivitas Fisik
Orang dewasa membutuhkan dua jenis aktivitas rutin untuk mempertahankan atau meningkatkan kesehatan mereka—aerobik dan latihan kekuatan. Pedoman Aktivitas Fisik 2008 untuk Orang Amerika dari Pusat Pengendalian dan Pencegahan Penyakit merekomendasikan setidaknya dua setengah jam seminggu latihan aerobik intensitas sedang untuk mencapai manfaat kesehatan, dan lima jam seminggu untuk mencapai manfaat kebugaran tambahan. Dan sama pentingnya dengan melakukan latihan aerobik adalah melakukan aktivitas penguatan otot setidaknya dua hari seminggu.
Sementara kesehatan dan kebugaran fisik yang baik tidak akan menyelesaikan semua masalah, fondasi adalah salah satu yang penting. Cadangan fisik yang memadai dapat memungkinkan respons cepat untuk mencegah masalah kecil menjadi serius. Skenario yang relevan dapat dengan mudah dibayangkan untuk hampir semua penyelaman.
Latihan aerobik secara teratur memiliki banyak manfaat positif. Cadangan jantung adalah perbedaan antara tingkat di mana jantung memompa darah saat istirahat dan kapasitas maksimumnya. Peningkatan cadangan ini dapat memudahkan untuk memenuhi tuntutan fisik aktivitas menyelam dan stres. Nilai kolesterol darah dapat meningkat, mengurangi kerentanan terhadap penyakit jantung. Sensitivitas insulin dapat meningkat, mengurangi risiko terkena diabetes. Sementara data khusus untuk menyelam jauh lebih awal, ada juga beberapa bukti bahwa tingkat kebugaran aerobik yang lebih tinggi dapat berkontribusi pada pengurangan stres dekompresi.
Kebanyakan individu sadar bahwa menjadi bugar dapat meningkatkan kualitas hidup. Masalah utama, bagaimanapun, adalah bahwa waktu mengambil korban pada kita. Kemudahan yang kita gunakan untuk mempertahankan tingkat kebugaran kita di usia 20-an bisa sangat berbeda dari kenyataan seiring berlalunya waktu. Kebugaran aerobik biasanya menurun rata-rata satu persen per tahun setelah usia 30 tahun. Poin pentingnya adalah bahwa sementara beberapa penurunan mungkin tidak dapat dihindari karena hilangnya massa otot secara bertahap dan pengurangan aktivitas metabolisme otot yang menua, tingkatnya dapat melambat dan jangkauan cadangan diperluas dengan menerapkan gaya hidup sehat sedini mungkin.
Kebugaran fisik yang dibutuhkan untuk menyelam akan bervariasi dengan tuntutan lingkungan, peralatan, dan sifat penyelaman. Strategi terbaik adalah memasukkan aktivitas fisik secara teratur ke dalam hidup Anda untuk meningkatkan atau mempertahankan kemampuan Anda, dan untuk memperpanjang kehidupan menyelam Anda. Jangan mengandalkan menyelam untuk membuat Anda tetap fit secara fisik. Jika dilakukan dengan benar, itu akan menjadi waktu santai Anda di dalam air. Untuk mempertahankan atau membangun kapasitas dan kekuatan aerobik, berenang, bersepeda, berlari, atau melakukan aktivitas fisik lainnya yang dapat Anda nikmati. Semakin fit Anda, semakin lama Anda bisa bermain.
Rekomendasi aktivitas fisik terperinci dapat ditemukan di cdc.gov/physicalactivity/everyone/guidelines.
Keadaan Hidrasi

Dehidrasi mendapat banyak perhatian di komunitas penyelam awam sebagai faktor risiko DCS, tapi mungkin lebih dari yang seharusnya. Hidrasi yang baik penting untuk kesehatan yang baik, baik untuk kesehatan umum maupun untuk kesehatan menyelam, tetapi untuk profil penyelaman Anda, stres termal dan tingkat pengerahan tenaga adalah faktor risiko yang jauh lebih penting untuk DCS. Fokus yang tidak semestinya pada dehidrasi mungkin merupakan hasil dari dua masalah. Yang pertama adalah bahwa pergeseran cairan yang substansial dapat terjadi akibat DCS, sering kali menimbulkan kebutuhan akan terapi cairan yang substansial dan menciptakan kesan bahwa ini adalah penyebab, bukan konsekuensi, dari penyakit tersebut. Masalah kedua adalah sifat manusia — keinginan yang dapat dimengerti untuk menyalahkan suatu kondisi yang berubah-ubah. DCS berubah-ubah. Seorang penyelam dapat mengikuti profil penyelaman yang sama berkali-kali tanpa insiden tetapi kemudian mengembangkan DCS sambil mengikuti profil yang sama. Sangatlah nyaman untuk mencoba dan mengidentifikasi satu agen penyebab, bahkan jika ini lebih bersifat angan-angan daripada faktual. Penting bagi penyelam untuk menyadari bahwa banyak faktor yang secara halus dapat mempengaruhi risiko pada setiap penyelaman dan bahwa penyakit ini bersifat probabilistik. Berfokus pada berbagai strategi untuk mengurangi risiko lebih efektif daripada mencoba untuk menyalahkan satu hal.
Campuran Gas Pernapasan
Campuran gas pernapasan tertentu yang Anda gunakan, dan bagaimana Anda menggunakannya, dapat berperan dalam perkembangan DCS. Campuran yang dikenal sebagai nitrox udara yang diperkaya, atau hanya nitrox, semakin populer untuk penyelaman rekreasi. Persentase oksigen dalam campuran meningkat, mengurangi fraksi nitrogen. Ini berarti bahwa ada lebih sedikit serapan nitrogen pada kedalaman tertentu. Efek dekompresi nitrox, dibandingkan dengan udara, dapat dihitung dengan menghitung apa yang dikenal sebagai kedalaman udara ekuivalen (EAD). Risiko DCS saat menyelam dengan nitrox ke batas tabel EAD tidak jauh berbeda dari menyelam dengan udara ke batas tabel udara. Dimungkinkan untuk mencapai penyangga keamanan dekompresi dengan menggunakan nitrox dengan batas tabel udara, karena ini akan mengurangi penyerapan gas inert Anda dibandingkan dengan menggunakan udara.

Peringatan kritis dengan nitrox adalah bahwa kandungan oksigennya yang lebih tinggi berarti bahwa penyelam yang menghirup nitrox berisiko mengembangkan toksisitas oksigen pada kedalaman yang lebih dangkal daripada penyelam yang menghirup udara. Tekanan parsial oksigen maksimum yang direkomendasikan — tekanan parsial yang merupakan bagian dari tekanan gas total yang diwakili oleh satu gas — adalah 1,4 ATA untuk penyelaman rekreasi. Saat menyelam dengan udara (21 persen oksigen), level ini dicapai pada kedalaman air laut 187 kaki (57 meter) — di luar batas menyelam rekreasi biasa (187 kaki air laut = 6,6 ATA * 0,21 ATA oksigen di udara = 1,4 ATA) . Saat menyelam dengan campuran 32 persen nitrox, level ini dicapai pada kedalaman air laut 111 kaki (34 meter), dan dengan 36 persen nitrox hanya pada 95 kaki (29 meter) — kedalaman yang biasa dicapai oleh penyelam rekreasi.
Tingkat Karbon Dioksida

Peningkatan kadar karbon dioksida dapat meningkatkan risiko DCS dan menurunkan ambang batas toksisitas oksigen. Karbon dioksida adalah vasodilator kuat, yang berarti menyebabkan pembuluh darah melebar, meningkatkan aliran darah dan pengiriman gas ke jaringan. Faktor-faktor yang dapat meningkatkan kadar karbon dioksida penyelam antara lain peningkatan ruang mati peralatan pernapasan (volume gas yang harus dipindahkan tetapi tidak ikut serta dalam pertukaran gas), pekerjaan tambahan untuk menghirup gas padat di bawah air, dan olahraga. Menggunakan sistem pernapasan yang dirancang dengan baik dan terpelihara dengan baik, meminimalkan upaya fisik dan tetap rileks saat berada di bawah air dapat meminimalkan peningkatan karbon dioksida.
Paten Foramen Ovale
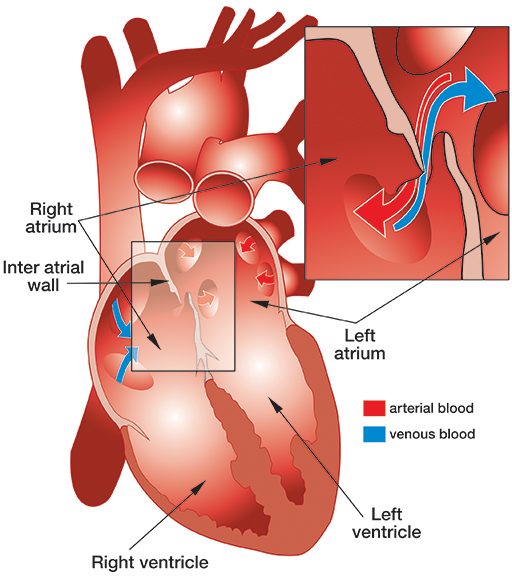
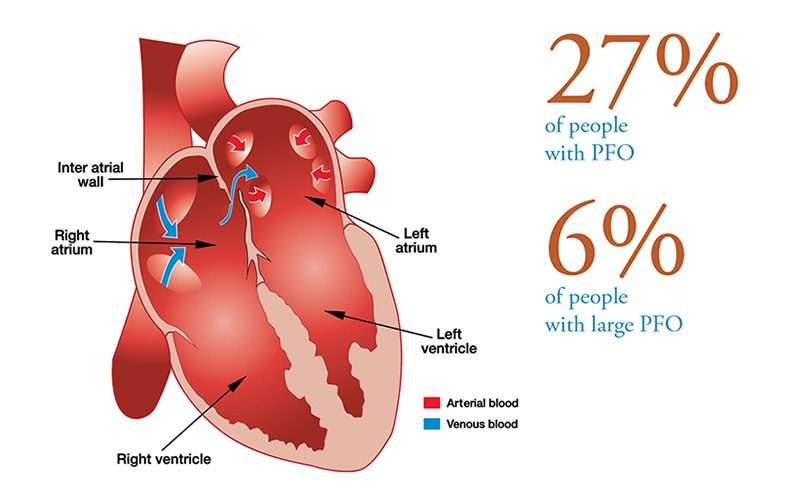
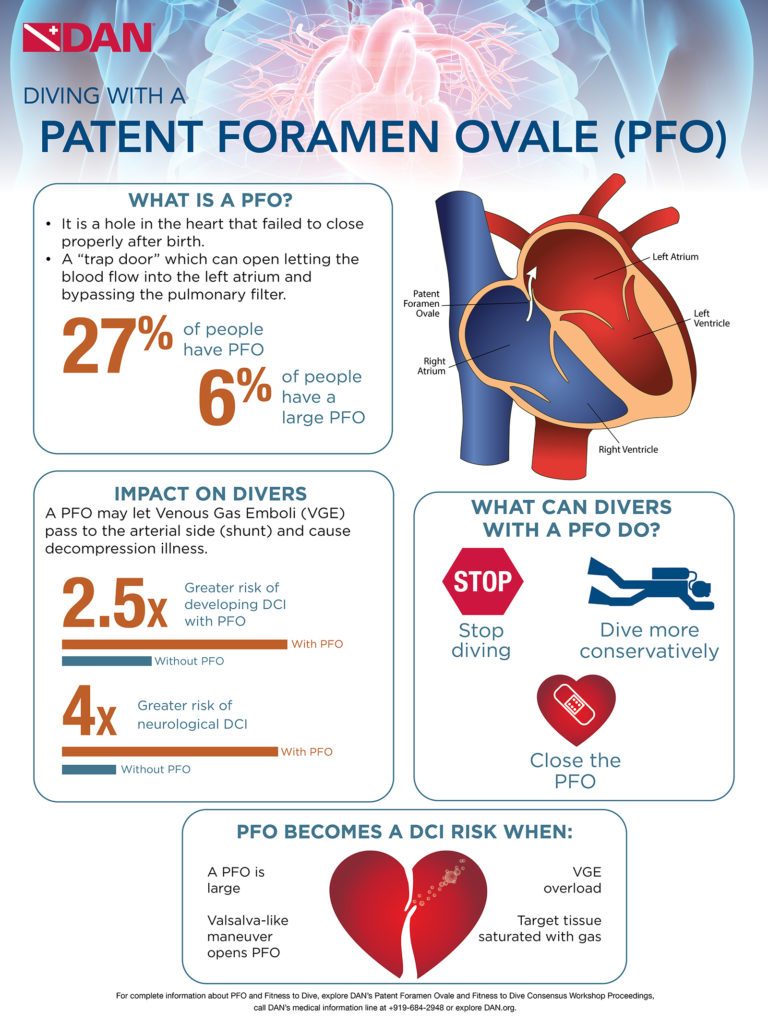
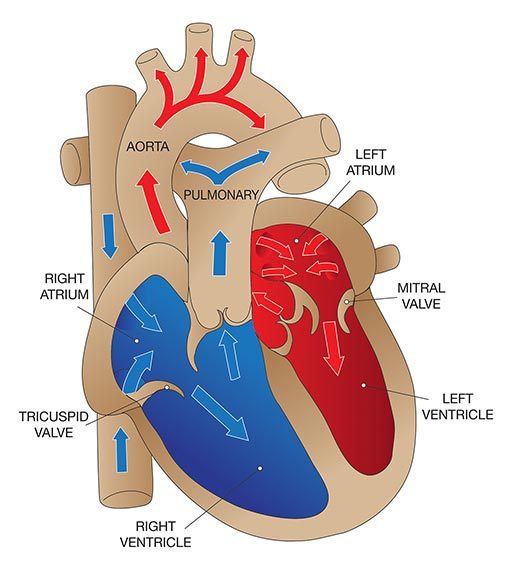
Patent foramen ovale (PFO), secara harfiah, jendela ovale terbuka, adalah pembukaan terus-menerus antara atrium kiri dan kanan jantung. Dalam sirkulasi janin, lubang besar di antara atrium memungkinkan darah melewati paru-paru yang belum digunakan untuk pertukaran gas. Sebuah flap biasanya menutup lubang setelah lahir dan disegel oleh jaringan. Pada sekitar 25 persen populasi, masih ada bukaan parsial, PFO. Pembukaan dapat berkisar dari ukuran yang tidak relevan secara fungsional hingga signifikan secara fisiologis, yang terakhir memungkinkan sebagian besar darah mengalir dari jantung kanan ke jantung kiri, melewati pertukaran gas dan filtrasi di paru-paru. PFO biasanya tidak menimbulkan gejala dan individu tidak menyadari status mereka kecuali jika ditemukan secara kebetulan melalui tes medis. Namun, kehadiran PFO yang besar dapat meningkatkan risiko DCS pada penyelam yang mengembangkan beban gelembung yang signifikan. Korelasi antara risiko PFO dan DCS tidak jelas, karena frekuensi PFO pada populasi cukup tinggi sedangkan DCS relatif jarang. Strategi teraman — bahkan jika Anda belum didiagnosis dengan PFO, tetapi pasti jika Anda memilikinya — adalah menyelam dengan cara yang diperhitungkan untuk menjaga agar gelembung Anda tetap rendah; ini secara efektif menghilangkan kekhawatiran bahwa gelembung mungkin melewati PFO dan melewati paru-paru, di mana mereka biasanya akan disaring.
Konsensus yang paling umum dipegang adalah bahwa penyaringan semua penyelam untuk PFO mungkin tidak diperlukan. Dan bahkan pada penyelam yang telah didiagnosis dengan PFO, memutuskan apakah itu memerlukan penutupan dengan pembedahan adalah pilihan yang harus dipertimbangkan oleh setiap individu dengan hati-hati dengan tim medis yang terinformasi dengan baik.
Faktor-Faktor Tambahan

Sejumlah faktor lain juga dapat berkontribusi pada risiko DCS individu tertentu. Beberapa mungkin memainkan peran kecil, dan beberapa berpotensi memainkan peran penting yang belum sepenuhnya ditentukan. Status gizi, misalnya, memainkan peran utama dalam kesehatan umum seseorang dan sering juga dalam kebugaran fisik seseorang. Sementara penelitian tentang nutrisi dan menyelam terbatas, ada kemungkinan bahwa hal itu juga mempengaruhi keamanan dekompresi. Misalnya, satu penelitian menilai hubungan antara kadar kolesterol dan gelembung yang diinduksi dekompresi. Ultrasonografi Doppler digunakan untuk mengklasifikasikan 30 subjek sebagai "rentan gelembung" atau "tahan gelembung". Di antara temuan studi tersebut adalah bahwa, rata-rata, subjek yang rentan terhadap gelembung memiliki kadar kolesterol darah total yang lebih tinggi daripada subjek yang resisten terhadap gelembung (Webb et al. 1988). Penelitian tambahan dalam hal ini dan banyak bidang lainnya diperlukan.
Jenis Kelamin
Ada sedikit bukti dalam literatur kedokteran menyelam bahwa jenis kelamin berperan dalam perkembangan DCS. Bahkan jika wanita memang memiliki risiko yang sedikit lebih tinggi, seperti yang disarankan dalam literatur kedokteran penerbangan, ada kemungkinan bahwa membuat pilihan yang lebih aman sehubungan dengan praktik menyelam Anda dapat mengimbangi kerentanan fisiologis yang sedikit meningkat.
Usia
Pertambahan usia kadang-kadang dipandang meningkatkan risiko DCS, tetapi mungkin hanya mencerminkan pola khas kebugaran fisik dan medis yang dikompromikan.
Berikutnya Bab 6 – Ringkasan dan Pikiran Penutup