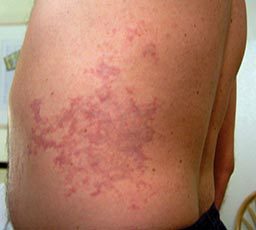
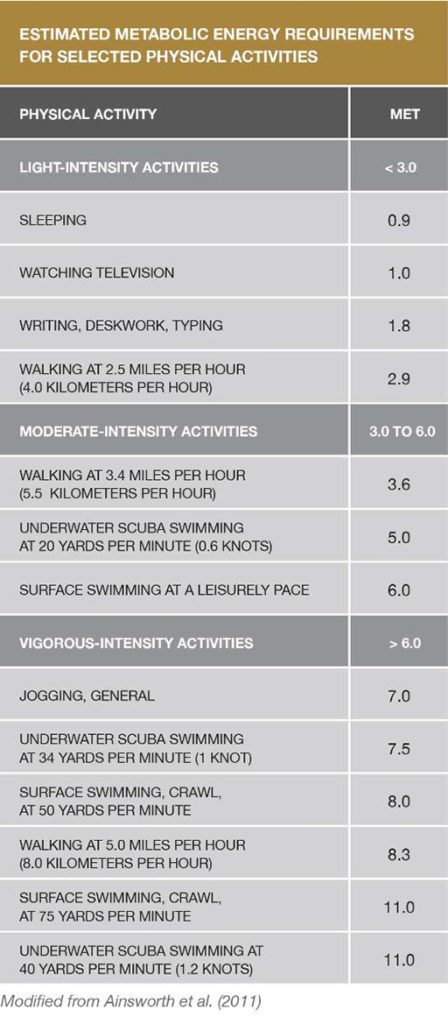
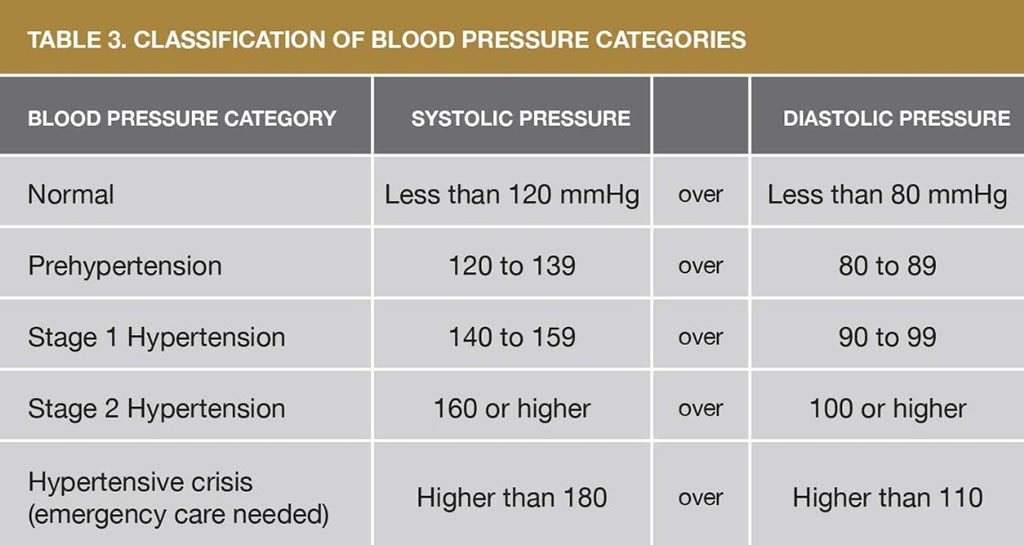
“Los buzos de sorprenden cuando desarrollan síntomas de EDC luego de buceos aparentemente seguros de acuerdo con sus computadoras de buceo. Recuerde, los modelos reflejan a un buzo promedio, no a usted”.
En los últimos años, las computadoras de buceo han reemplazado a las tablas de buceo como el medio principal para regular los perfiles de buceo. Las computadoras de buceo ofrecen la ventaja de darle al buzo la posibilidad de establecer de manera dinámica compartimentos diferentes, como el compartimento de control, a medida que las condiciones cambian durante un buceo. En realidad, los compartimentos en un software de computadora de buceo no tienen que representar ningún tejido en particular, siempre y cuando la guía provista por el modelo dé un resultado aceptable –específicamente, muy poca EDC.
En este capítulo aprenderá sobre:
Precauciones importantes

Mientras la guía provista por los modelos de descompresión pueden ser muy útiles, es importante para los buzos tener en cuenta que los esquemas de buceo –ya sea que estén presentes en tablas impresas o en la pantalla de una computadora de buceo- son limitados en lo que miden, y en las presunciones sobre las cuales el modelo fue construido. Los parámetros de los compartimentos de tejido pueden ajustarse, o pueden agregarse nuevos compartimentos a un algoritmo, si la experiencia muestra deficiencias en un determinado modelo – pero en tiempo real, los cálculos son limitados por las variables que están siendo procesadas. Los algoritmos pueden estimar límites basados en perfiles de tiempo y presión (profundidad) para un gas determinado, pero no pueden computar el impacto de una cantidad de factores de tiempo real, incluyendo el estado térmico, la intensidad del ejercicio, fuerzas conjuntas y una cantidad de predisposiciones individuales frecuentemente no bien comprendidas, y menos aún cuantificables en su impacto en el estrés descompresivo.
Los buzos a menudo se sorprenden cuando se desarrollan síntomas de EDC luego de buceos que fueron realizados dentro de los límites de sus computadoras de buceo. Es importante recordar, sin embargo, que mientras los modelos matemáticos predicen resultados, no los garantizan. El hecho de que un buceo haya sido realizado dentro de los límites sugeridos por una computadora de buceo (o una tabla de buceo) no transforma en “inmerecido” a un impacto de EDC. Los algoritmos matemáticos proveen una guía que debe ser evaluada y contemplada por un buzo cuidadoso.
Muchos buzos también desconocen el hecho de que las computadoras de buceo hacen uso de muchos modelos matemáticos diferentes, o versiones de diferentes modelos; no existe un estándar universal. Un solo fabricante hasta puede utilizar más de un modelo, posiblemente en un solo tipo de computadora. Esto hace extremadamente difícil evaluar las características de cada sistema.
Normas básicas
Existen algunas normas básicas que pueden ayudar a asegurar el uso seguro y efectivo de una computadora de buceo. Las siguientes consideraciones intentan ofrecer una idea, en cierto modo, divertida, sobre lo que su computadora de buceo puede – y no puede – hacer.
Es útil pensar en su computadora de buceo de estas maneras:
- Como un competidor en sus negocios: Domínelo aprendiendo sus fortalezas y debilidades.
- Como una cita: Debe encenderse para que la relación funcione.
- Como un compañero: Debería descender y ascender cuando sea, pero sólo cuando usted lo haga.
- Como una asistente personal: Le recuerda reglas y tiempos que de otra manera usted podría olvidar.
- Como un actor: Recita sus líneas sin tener que entender sus implicancias.
- Como un político: No crea en todo lo que le dice.
- Como un conserje de hotel: Lo ayudará a hacer lo que usted quiera – pero a un precio.
- Como un extraño: No conoce virtualmente nada sobre su realidad personal.
- Como una pareja: ¿Es compatible con sus amigos?
- Como un periodista: Ventilará su ropa sucia.
- Como una herramienta: Úsela apropiadamente.
Consejos y trucos específicos
Presione los botones correctos
Usted debería conocer no solo qué botones presionar para hacer que su computadora funcione, sino también qué modelo matemático o derivación del modelo utiliza al realizar sus cálculos de descompresión. Existe una sorprendente variedad de modelos, desde conservadores a liberales, y estas diferencias pueden no ser evidentes a primera vista. Por ejemplo, una computadora puede establecer límites conservadores para un buceo inicial, pero límites liberales para el buceo repetitivo. Es mejor aprender lo suficiente sobre los modelos y derivaciones disponibles antes de seleccionar una computadora de buceo, de esta manera, usted estará seguro de elegir una que sea compatible con su propio nivel de tolerancia al riesgo. Elegir una, basándose únicamente en la familiaridad puede no ser la mejor estrategia. Aún si usted ha tenido buenos resultados en buceos previos con una computadora, eso no garantiza que será la mejor en sus buceos futuros. Reunir conocimiento requiere compromiso, pero una planificación informada para la seguridad descompresiva debería ser una preocupación principal.
Ajuste y encendido
Una falla en el encendido de su computadora de buceo (o no llevarla consigo en un buceo) puede sonar a broma, pero sucede y puede provocar problemas reales. Ninguna computadora puede considerar el perfil de exposición de un buceo previo si no estuvo allí. Y cualquier modelo de descompresión es inválido a menos que comience a utilizarlo cuando usted este “limpio” – completamente “vacío de gases inertes” de cualquier buceo previo. Si usted olvida llevar su computadora a un primer buceo de una serie repetitiva, usted está entonces restringido a utilizar las tablas para la duración de esa serie (asumiendo que puede, manualmente, calcular la exposición del buceo no monitoreado). Y ni siquiera piense en colgar su computador de una línea descendente durante un intervalo en superficie en un esfuerzo por compensar habérsela olvidado en un primer buceo; puede haber anécdotas sobre esto, pero no es una práctica responsable.
Utilícela apropiadamente
La única persona que no tiene que preocuparse por llevar una computadora en cada buceo es quien la utiliza únicamente como un registro de datos – esto es, sólo para registrar información sobre tiempo y profundidad en lugar de calcular perfiles de descompresión. Recuerde, sin embargo, que utilizar su computadora simplemente para registrar información sobre su tiempo y profundidad significa que usted debe planificar todos sus buceos utilizando las tablas, y debe recalcular su grupo repetitivo luego, según corresponda. Usted no puede moverse fuera y dentro confiando en los cálculos de descompresión de su computadora a menos que ésta tenga registrados todos sus perfiles de exposición.
Recuerde sus limitaciones
Las computadoras de buceo son maravillosas para realizar cálculos matemáticos programados, pero son ciegas a las muchas perspectivas que usted puede tener antes, durante, y entre sus buceos. Por ejemplo, su computadora no conoce nada acerca de su estado personal de salud, su nivel de estado físico, o su susceptibilidad individual al estrés descompresivo. Tampoco sabe nada sobre su stress térmico, o los esfuerzos físicos durante o entre buceos. El hecho de que muchas computadoras de buceo muestren la temperatura del agua podría sugerir que el stress térmico se incluye en los algoritmos del dispositivo. Una lectura de la temperatura del agua, sin embargo, no provee información útil con respecto al stress térmico, puesto que el buceador que está utilizando el dispositivo podría estar usando cualquier cosa, desde un traje de baño, hasta un traje húmedo sin capucha, o un traje seco para agua fría con capucha, guantes y ropa interior para agua fría. Más importante aún, no es posible todavía calcular directamente el impacto de las diferencias en el estado térmico durante las distintas partes del buceo, aún si la computadora pudo medir las temperaturas interna y de la piel del buzo en puntos clave.
Sabemos que sentir calor (más que fresco o frío) durante la etapa de compresión y fondo de un buceo promueve la absorción de gas inerte (no óptima), y que sentir calor durante la fase de descompresión promueve la eliminación (óptima). Mientras que es impráctico para el buzo amante del confort, la seguridad en la descompresión se optimiza sintiéndose neutro o fresco durante la fase de absorción de gas inerte del tiempo de descenso y fondo, y sintiendo calor durante la fase de eliminación de gas inerte durante el ascenso. Mientras que el concepto de cambios térmicos sobre el estrés descompresivo es claro, aún estamos muy lejos de poder cuantificar los efectos del mundo real de estos factores a los fines de la planificación de un buceo. Del mismo modo, mientras que algunas computadoras pueden hacer un seguimiento del consumo de gas, tenemos mucho que aprender antes de que esta información pueda incorporarse de manera significativa en los modelos de descompresión. Las variaciones en el consumo de aire pueden reflejar diferencias en la profundidad de un buceo o en la experiencia, nivel de ansiedad, o grado de ejercicio físico de un buzo. La conclusión es que interpretar el impacto fisiológico preciso de las interacciones entre estos diversos factores es extremadamente difícil, y requiere una práctica exhaustiva por parte de los buzos.
Preste atención a las lecturas de su computadora
Los buzos deben prestar atención a sus computadoras de buceo si la información provista será de alguna utilidad. Tenga presente que el sesgo de confirmación puede promover un comportamiento riesgoso. “Salirse con la suya” durante una exposición riesgosa una, dos, o incluso, muchas veces, puede eventualmente, traerle consecuencias. Puede no ser verdaderamente seguro para usted o para un compañero que podría tener un grado de susceptibilidad más alto al estrés descompresivo. Aquellos que quieren preocuparse menos sobre su exposición estarán más tranquilos si eligen una computadora que emplea un modelo de descompresión extremadamente conservador. También es importante prestar atención a su computadora de buceo. Si está buceando con un grupo, no olvide que puede haber una variabilidad considerable en la guía provista por las diferentes computadoras, o por las computadoras con diferentes configuraciones seleccionadas por el usuario. Esto significa que hay un beneficio considerable en bucear con otros que utilizan una computadora con un modelo y configuraciones de descompresión similares, porque si aparecieran pequeñas discrepancias, seguir la directiva más conservadora probablemente no sea terriblemente molesto para el grupo. Pero si los miembros de un grupo están utilizando computadoras de buceo con modelos sustancialmente diferentes, y cada buzo quiere seguir su propio dispositivo, esto provocará una crisis en el sistema de compañeros.
No confíe ciegamente en su computadora
Aunque prestarle atención a su computadora es importante, no tome sus consejos sin pensar. El mismo perfil puede, a veces, realizarse sin problemas una y otra vez, justo hasta el buceo donde no demuestre que es seguro. Los buzos a menudo tratan de culpar a un factor específico, como la deshidratación, del desarrollo de síntomas a continuación de un buceo pero no de otro. Este criterio no es productivo. El rango de variables en juego durante un buceo rara vez es idéntico, y existe un elemento probabilístico de riesgo descompresivo – esto es, la probabilidad puede jugar un papel en la manifestación de EDC.
El mejor criterio es evitar los extremos tanto de la resignación fatalista como del enfoque presumido en una única supuesta solución mágica. Hay muchos, muchos pequeños pasos que usted puede tomar para hacer cualquier buceo más seguro. El más importante es permanecer dentro de un perfil razonablemente conservador de tiempo-profundidad, y agregar paradas de seguridad a cada buceo. Otros pasos importantes son minimizar la intensidad de su ejercicio, y evitar el sobrecalentamiento durante la fase de absorción de gas de su buceo, elegir el gas correcto para respirar, practicar lo suficiente para poder controlar perfectamente su flotabilidad, mantenerse bien descansado y bien hidratado, elegir configuraciones de usuario más conservadoras en la computadora, y bucear con un compañero que tenga objetivos similares y siga prácticas similares. Agregar pequeños márgenes de seguridad a cada paso puede ayudar a proveer un colchón de seguridad confortable. Las computadoras de buceo son herramientas poderosas, pero un conocimiento sólido de la fisiología del buceo, buenas condiciones físicas, y el cumplimiento de prácticas cuidadosas ofrecen la mejor protección para los buzos.
Téngala consigo
Si usted sí desarrolla síntomas de EDC, debería tener su computadora consigo cuando solicite una evaluación médica. Algunos lugares pueden descargar o revisar su perfil para ayudar en la evaluación de su caso. El personal médico seguramente apreciará ver la confirmación de su descripción de los eventos que precipitaron los síntomas.
Siguiente: Capítulo 3 - Diagnóstico de la enfermedad por descompresión >